Содержание к диссертации
Введение
ГЛАВА 1. Обструктивная азооспермия: современное состояние проблемы (обзор литературы) 31
1.1. Бесплодие у мужчин как медико-социальная проблема 31
1.2. Классификация, этиология и патогенез обструктивной азооспермии 35
1.3. Морфофункциональные изменения яичек при обструктивной азооспермии 39
1.4. Современные методы диагностики и лечения пациентов с обструктивной азооспермией 44
ГЛАВА 2. Результаты обследования и лечения пациентов с обструктивной азооспермией 51
2.1. Клиническая характеристика пациентов 51
2.2. Результаты комплексного андрологического обследования 59
2.3. Оценка эффективности биопсии яичка и придатка в зависимости от этиологии обструкции семявыносящих путей 64
2.4. Оценка влияния медикаментозной стимуляции сперматогенеза на эффективность биопсии яичка 68
2.5. Морфологическая оценка ткани яичка пациентов с обструктивной азооспермией 69
2.6. Клинические примеры 70
ГЛАВА 3. Результаты экспериментальных наблюдений 76
3.1. Оценка изменений объема яичек в зависимости от уровня и срока обструкции семявыносящих путей 76
3.2. Состояние сперматогенеза белых крыс после экспериментальной обструкции семявыносящих протоков 80
3.2.1. Состояние сперматогенеза при обструкции дистальной части семявыносящего протока 82
3.2.2. Состояние сперматогенеза при обструкции проксимальной части семявыносящего протока 87
3.2.3. Состояние сперматогенеза при обструкции на уровне придатка яичка 90
3.3. Сравнение показателей сперматогенеза в зависимости от уровня обструкции спустя 3 месяца наблюдения 94
3.4. Сравнение показателей сперматогенеза в зависимости от уровня обструкции спустя 6 месяцев наблюдения 97 Обсуждение результатов 101
Заключение 112
ГЛАВА 4.
Выводы 112
Практические рекомендации 113
Список сокращений 115
Список литературы
- Морфофункциональные изменения яичек при обструктивной азооспермии
- Оценка эффективности биопсии яичка и придатка в зависимости от этиологии обструкции семявыносящих путей
- Морфологическая оценка ткани яичка пациентов с обструктивной азооспермией
- Состояние сперматогенеза при обструкции проксимальной части семявыносящего протока
Введение к работе
Актуальность темы исследования. На сегодняшний день наиболее сложной для лечения формой мужского бесплодия является азооспермия (Коган М.И., 2003; Жаков С.В., 2009). Азооспермию определяют как полное отсутствие сперматозоидов и клеток сперматогенеза в эякуляте. По данным Американской урологической ассоциации, азооспермия имеет место у 2% всех мужчин и у 15% бесплодных мужчин (AUA, 2011). Обструктивную азооспермию характеризуют нарушением проходимости семявыносящих путей на разных уровнях. При этом вопрос сохранности сперматогенеза в тканях яичка при обструкции семявыносящих путей излагают весьма противоречиво (McLachlan R.I., 2007; Аляев Ю.Г., 2009; Михайличенко В.В., 2010,). Вместе с тем тактика ведения пациентов с обструктивной азооспермией не стандартизирована и широко дискутируется.
Степень разработанности темы. Сегодня для получения сперматозоидов из яичка и придатка при обструктивной азооспермии используют различные пункционные и «открытые» методы биопсии. Анализируя литературные данные и опираясь на собственный опыт, мы обнаружили определенные проблемы, связанные с тактикой введения пациентов с обструктивной азооспермией. Так, в качестве стартового метода получения сперматозоидов из яичка при обструктивной азооспермии преимущественно используют пункционную биопсию, особенно в день пункции ооцитов у супруги. Однако пункционные методы изъятия сперматозоидов в прогностическом плане менее эффективные, чем «открытые», особенно в случаях очагового сперматогенеза. Кроме того, не всегда качество сперматозоидов, полученных пункционным методом при обструктивной азооспермии, является пригодным для ICSI. В случае отрицательного результата при пункционной биопсии пациентам проводят либо повторную пункцию, либо выполняют «открытую» биопсию. В случае отсутствия сперматозоидов в пунктате возникает необходимость перехода на «открытые» методы биопсии. При этом зачастую условия выполнения
пункционной биопсии не всегда позволяют выполнить переход на «открытые» методы. Соответственно для очередной операции требуется время для восстановления структуры тканей яичка после пункции, а так же необходима повторная анестезия. Кроме того, возникает необходимость криоконсервации ооцитов. Перечисленные факторы отягощают лечение пациентов. Для преодоления подобных проблем требуются определенные прогностические факторы, которые помогли бы выбрать в каждой клинической ситуации соответствующий метод биопсии яичка. На наш взгляд, на эффективность лечения данной категории пациентов могут влиять различные факторы, такие как этиология, уровень и длительность обструкции семявыносящих путей. До сегодняшнего дня влияние перечисленных факторов на морфофункциональное состояние яичек при обструктивной азооспермии не изучено. В свою очередь, отсутствие однозначных и четких диагностических критериев, позволяющих оценить сохранность сперматогенеза в тканях яичка и выбрать оптимальный метод биопсии при обструктивной азооспермии, не позволяет однозначно стандартизировать подход к лечению данной категории пациентов. Все вышеизложенное определило выбор темы исследования.
Цель исследования: улучшение результатов лечения пациентов с обструктивной азооспермией за счет определения критериев выбора хирургического метода получения сперматозоидов.
Задачи исследования:
1. Выявить распространенность обструктивной азооспермии среди
мужчин с бесплодием.
-
Оценить морфологическое и функциональное состояние яичек в зависимости от этиологии обструкции семявыносящих путей.
-
Изучить влияние уровня обструкции семявыносящих путей на морфологическое и функциональное состояние ткани яичек в эксперименте.
4. Провести сравнительную характеристику морфологических и
функциональных изменений яичек в зависимости от длительности обструкции в
эксперименте.
5. Разработать и обосновать алгоритм ведения пациентов с обструктивной азооспермией.
Научная новизна исследования. Расширены и дополнены представления
о морфологическом и функциональном состоянии яичек при обструктивной
азооспермии в зависимости от длительности, уровня и этиологии обструкции
семявыносящих путей. Впервые на основании комплексного клинико-
экспериментального исследования выявлены предикторы сохранности
сперматогенеза в тканях яичка и определены критерии выбора метода
хирургического получения сперматозоидов у пациентов с обструктивной
азооспермией.
Теоретическая и практическая значимость результатов. Автором научно обоснованы критерии выбора хирургического метода получения сперматозоидов у пациентов с обструктивной азооспермией. Предложен алгоритм, направленный на улучшение результатов хирургического лечения пациентов с обструктивной азооспермией.
Методология и методы исследования. Работа носит экспериментально-клинический характер. В основу клинической части исследования положены результаты обследования и лечения 154 пациентов с обструктивной азооспермией. Критерии включения: мужчины в возрасте от 18 до 60 лет, наличие азооспермии по результатам спермограммы; объем яичка 12см3 (при ультразвуковом исследовании); нормальный уровень ФСГ и ЛГ; возможность проведения пациенту методов исследования (УЗИ предстательной железы, органов мошонки, допплерография сосудов органов мошонки); пациент способен понять и дать информированное согласие; пациент готов к сотрудничеству и способен следовать требованиям исследования.
Критерии исключения: отсутствие желания пациента принять участие в исследовании; повышенное содержание ФСГ и/или ЛГ; уменьшение объема яичек (<12см3 при ультразвуковом исследовании); наличие делеций в AZF регионе Y-хромосомы, изменение кариотипа; наличие в анамнезе крипторхизма, химиотерапии, лучевой терапии, прием стероидных гормонов, анаболиков,
нахождение в зоне радиации, эндокринные заболевания; профессиональная вредность: воздействие высоких температур; наличие злокачественных новообразований яичка; выраженные эмоциональные и поведенческие расстройства.
В зависимости от этиологии обструкции семявыносящих путей пациентов разделили на 4 группы. В 1 группу включили 8 пациентов с врожденными причинами: мутации гена CFTR. В группу 2 включили пациентов с приобретенными причинами обструктивной азооспермии. В свою очередь 2 группу разделили на подгруппы 2А и 2В. Группа 2А - 31 пациент с приобретенными причинами, такими как: травмы и ятрогенные повреждения органов мошонки. Группа 2В - 43 пациента с наличием двухстороннего эпидидимоорхита. 3 группа – 72 пациента с обструктивной азооспермией неясной этиологии.
Пациентам с обструктивной азооспермией проводили сбор жалоб и анамнеза, осмотр, исследование урологического статуса, УЗИ предстательной железы, органов мошонки, ультразвуковую допплерографию сосудов мошонки, спермограмму, определение уровня ФСГ, ЛГ, пролактина, прогестерона, эстрадиола, тестостерона, ингибина B, определение кариотипа, наличие делеций AZF-региона Y-хромосомы, мутаций гена CFTR.
В исследовании выполнили 154 биопсии яичка и придатка: 115 пункционных (PESA, TESA) и 39 «открытых» (MESA, microTESE), в том числе 12 вазоэпидидимоанастомозов. Биопсию считали эффективной, если удавалось получить пригодные для использования в программе ВРТ, сперматозоиды. Морфология и подвижность сперматозоидов интраоперационно оценивались эмбриологом. 54 пациентам проведено гистологическое исследование ткани яичка.
53 пациентам перед биопсией яичка проведена медикаментозная стимуляция сперматогенеза препаратами двух лекарственных групп: комплексный поливитаминный препарат и препарат L-карнитина.
Экспериментальную часть исследования выполнили на 50 половозрелых крысах-самцах линии Вистар. Всех животных содержали в стандартных условиях: 12-часовой световой день, свободный доступ к пище и воде. Все оперативные вмешательства проводились под золетил-рометаровым наркозом. Эксперимент проводили с учетом правил проведения работ с использованием экспериментальных животных (Приложение к приказу Министерства здравоохранения СССР от 12.08.1977 г. N 755) и в соответствии с принципами биоэтики.
Животных разделили на 4 группы: 1 группа (14 крыс) - моделирование обструкции семявыносящего протока дистально (на уровне наружного отверстия пахового канала); 2 группа (14 крыс) - моделирование обструкции семявыносящего протока проксимально (на уровне выхода из хвоста придатка яичка), 3 группа (14 крыс) - моделирование обструкции на уровне придатка яичка; 4 группа (8 крыс) - контроль - интактные животные.
Для оценки влияния длительности обструкции животных наблюдали в течение 3 и 6 месяцев с момента операции. В соответствии со сроками наблюдения группы 1, 2, 3 были разделены на две подгруппы: «3» и «6». Интраоперационно всем животным измеряли поперечные и продольные размеры яичек. По окончании сроков наблюдения под золетил-рометаровым наркозом удалялись яички, придатки и семявыносящие протоки; измеряли линейные размеры яичек.
На полученных гистологических препаратах подсчитывали 100 строго поперечных срезов семенных канальцев. Был произведен подсчет количества семенных канальцев, содержащих 4 стадии развития половых клеток (сперматогонии, сперматоциты, сперматиды и сперматозоиды), 3 стадии (сперматогонии, сперматоциты и сперматиды), 2 стадии (сперматогонии и сперматоциты), 1 стадию (сперматогонии) и содержащие только клетки Сертоли. Определяли долю (в %) семенных канальцев каждого из перечисленных типов, а также индекс сперматогенеза – сумму всех подсчитанных в 100 семенных канальцах стадий клеток сперматогенеза (в %).
Положения, выносимые на защиту:
1. Повышение результативности лечебно-диагностических мероприятий у
пациентов с обструктивной азооспермией является возможным резервом
преодоления тяжелых форм мужского бесплодия. Азооспермия имеет
обструктивный генез у каждого третьего пациента.
2. Предикторами сохранности сперматогенеза в тканях яичка при
обструктивной азооспермии являются: этиология, уровень и длительность
обструкции семявыносящих путей. Наиболее выраженные изменения в тканях
яичка имеют место у пациентов с наличием двухстороннего эпидидимоорхита:
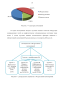
нормальный сперматогенез – 11,76%, гипосперматогенез – 41,17%, остановка
созревания сперматозоидов – 29,41%, атрофия семенных канальцев – 17,65%.
Сохранность сперматогенеза у экспериментальных животных зависит от уровня
обструкции семявыносящих путей (r=-0,74; р<0,05). С увеличением сроков
обструкции на уровне придатка яичка в эксперименте снижается индекс
сперматогенеза (r=-0,96; р<0,05) и количество семенных канальцев с сохранным
сперматогенезом (r=-0,96, р<0,05).
3. Критериями выбора «открытого» микрохирургического метода
получения сперматозоидов являются: наличие двухстороннего
эпидидимоорхита или длительной обструкции на уровне придатков яичек.
Наличие мутаций гена CFTR и нарушений проходимости семявыносящих путей
без вовлечения придатков яичек является показанием к применению
пункционных методов изъятия сперматозоидов. Данный подход увеличивает
вероятность нахождения пригодных для ICSI сперматозоидов с 58,62% до
78,57% (p<0,05).
Степень достоверности и апробация результатов. Статистическую обработку данных проводили с использованием программного обеспечения для персонального компьютера - Microsoft Excel и STATISTICA 7.0. Все количественные показатели представлены в виде: среднее значение ± стандартное отклонение. Статистический анализ полученных результатов проводили с использованием t-критерия Стьюдента, когда данные подчинялись
нормальному распределению, и Вилкоксона в тех случаях, когда распределение отклонялось от нормального. Значение вероятной ошибки признавали р<0,05. Для оценки степени и направления связи между признаками в исследуемой группе проводили корреляционный анализ, используя коэффициенты корреляции Пирсона (r) для нормально распределенных совокупностей и Спирмена (R) - непараметрический ранговый метод. Достоверность различия частот полученных дискретных значений оценивалась точным критерием Фишера.
Результаты исследований внедрены в работу отделений урологии ГКБ №12, ФГБУ НЦАГиП им. В.И.Кулакова г. Москвы и применяются в учебном процессе кафедры урологии лечебного факультета ГБОУ ВПО РНИМУ им.Н.И. Пирогова.
Результаты проведенных исследований доложены и обсуждены на IX конгрессе «Мужское здоровье» (Санкт-Петербург, 2013), XIV Всероссийском научном форуме «Мать и дитя» (Москва, 2013), VI международной научной конференции молодых ученых «Science4health 2015» (Москва, 2015). Апробация диссертации состоялась на научно-практической конференции коллектива сотрудников кафедры урологии ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава РФ 19.02.2015г (протокол №3/15), на научно-практической конференции коллектива сотрудников кафедры урологии с курсом онокоурологии и кафедры клинической андрологии ФГАОУ ВО РУДН Минобрнауки РФ 10.06.2015 (протокол №10).
Автором лично выполнено экспериментальное исследование, включающее все оперативные вмешательства и оценку состояния экспериментальных животных в динамике, проведена работа по отбору, диагностике и лечению пациентов, формированию электронной базы данных, выполнена статистическая обработка данных клинико-лабораторных и инструментальных исследований и обобщение полученных результатов.
Основные результаты диссертационного исследования опубликованы в 9-ти печатных работах, из них 4 – в рецензируемых изданиях, рекомендуемых ВАК
РФ.
Диссертация изложена на 130 страницах компьютерного текста. Содержит введение, обзор литературы, три главы, которые включают результаты собственных исследований, обсуждение результатов, заключение, содержащего выводы и практические рекомендации, указатель литературы. Диссертация иллюстрирована 45 рисунками, 12 таблицами. Указатель литературы включает 136 источников, из них 27 - отечественных и 109 - зарубежных авторов.
Морфофункциональные изменения яичек при обструктивной азооспермии
Для уточнения формы и этиологии азооспермии пациентам проводили определение кариотипа, делеций Y-хромосомы, мутаций муковисцидоза. Кровь для анализа получали путем пункции локтевой вены вакутейнерами содержащими гепарин (100ед/мл). Полученный материал в количестве 0,5мл культивировали во флаконах со специализированной средой, содержащей: фитогемагглютинин (1 мкг/мл); питательную среду (5,5мл), цельную сыворотку крупного рогатого скота (1 мл).
Материал культивировали в течение 72 часов при температуре +37С. Для накопления лимфоцитов в стадии метафазы за 1-1,5 часа до окончания культивирования вводили колхицин в конечной концентрации 0,5 мкг/мл. По окончании культивирования клетки с питательной средой переносили в центрифужные пробирки и осаждали центрифугированием в течение 5 минут при 1000-1500 об/мин. Полученный осадок подвергали гипотонической обработке 0,075% раствором хлорида калия до 20 минут при температуре +37С. Затем клетки фиксировали в трех сменах охлажденной до +4С смеси метанол-уксусной кислоты и этанол-уксусной кислоты в соотношении 3:1, приготовленной extempore (перед использованием), по 20 минут в каждой смене. После окончательного центрифугирования в течение 5-ти минут при 1000-1500 об/мин и удаления супернатанта, суспензию клеток раскапывали на охлажденные влажные стекла и высушивали на воздухе. В последующем применяли методы дифференциального окрашивания хромосом по длине (G- и С-окрашивание).
G-окрашивание хромосом проводили по модифицированному методу Seabright. Для С-окрашивания хромосом применяли метод Самнера. После этого отбор метафазных пластинок и анализ хромосом осуществляли согласно общепринятым критериям. Цитогенетический анализ проводили на препаратах хромосом, дифференциально окрашенных по длине (G- и С-окрашивание), как описано выше. В каждом случае анализировали не менее 12 метафазных пластинок. При мозаицизме число клеток удваивали или применяли молекулярно-цитогенетические технологии.
Для определения мутаций муковисцидоза в гене CFTR ДНК из лимфоцитов крови выделяли по стандартной методике. ПЦР выполняли с использованием программируемого термоцикла МС2 («ДНК-технология», Россия) на основе Taq-полимеразы. С помощью ПЦР образцы ДНК пациентов с азооспермией оценивали на наличие следующих наиболее частых мутаций в гене CFTR: AF508, del21Kb, AI507, 2143delT, 394delTT, 2184insA, 1677delTA, 3821delT, G542X, W1282X, N1303K. ДНК выделяли согласно стандартной процедуре. Наличие субмикроскопических делеций AZF-региона длинного плеча Y-хромосомы исследовали с использованием ПЦР для Y-специфических маркеров, включая DYS148 и DYS273 (AZFa), DYS218 и DYS224 (AZFb), SY245 и SY255 (DAZ-ген, AZFc).
Всем пациентам проводили ультразвуковое исследование предстательной железы, яичек и их придатков, а также исследования гемодинамики в гроздевидном сплетении при помощи ультразвукового аппарата с возможностью цветного допплеровского картирования (ESAOTES.p.A., "Megas"). При исследовании использовали линейный датчик LA523 с частотой сканирования в режиме изображения 7.5-10 MHzи частотой допплероэхографии 5.0 MHz. При проведении ультразвукового исследования пациент располагался лежа на спине. Сканирование проводили по стандартной методике: в продольной и поперечной плоскостях. Исследование проводили в следующих режимах:
B-режим - глубина проникновения 4-27 см, с возможностью детализации полученного изображения и частотой повторения импульсов (PRF) 2,6-4,8кГц. При помощи данного режима мы оценивали морфологическое состояние органов мошонки и визуализацию вен семенного канатика с измерением их диаметра в орто- и клиностазе.
ЦДК – возможность цветного картирования скорости-дисперсности (для линейных датчиков), увеличения изображения, диапазоном частот 2,0-2,5, 3,3-5,0 МГц и электронным изменением направления излучения-приема. ЦДК-режим использовался нами для визуальной оценки интенсивности кровотока по венам семенного канатика в орто-, клиностазе и с натуживанием.
Допплер-режим имел диапазон частот 2,0-2,5, 3,3-5,0 МГц,
стереоаудиосигнал и время развертки 2-12с. Линейный датчик имеет возможность функционирования в допплеровском импульсно-волновом режиме (контрольный объем 1-24мм), так же возможность изменения угла и направления излучения-приема. Данный режим мы использовали для количественной оценки интенсивности кровотока по венам семенного канатика в орто-, клиностазе и с натуживанием.
Прежде всего, оценивали размеры, объем, эхоструктуру яичка и придатка. За нормальный объем яичка принимали 12см3 и более. При допплеровском сканировании вен семенного канатика оценивали наличие патологического венозного сброса по яичковой вене и диаметры вен в клино- и ортостазе.
Целью гистологического исследования при биопсии яичка является морфологическая оценка состояния семенных канальцев, клеток герминогенного эпителия, стадий созревания сперматозоидов, что в свою очередь позволяет установить окончательный диагноз и оценить прогностические факторы дальнейшей перспективы больного.
Оценка эффективности биопсии яичка и придатка в зависимости от этиологии обструкции семявыносящих путей
В основе обструктивной азооспермии лежит нарушение проходимости семявыносящих путей на различном уровне, при этом в большинстве случаев сперматогенез в яичках не нарушен [15, 19]. Однако некоторые авторы отмечают, что на фоне длительной обструкции семявыносящих путей могут происходить морфофункциональные изменения в ткани яичка, патологические процессы, затрагивающие герминогенный эпителий, и различные нарушения сперматогенеза [73]. По разным данным обструктивная азооспермия составляет 15-40% всех случаев азооспермии [13, 58, 133]. У пациентов с обструктивной азооспермией яички обычно нормальных размеров, уровень ФСГ и ингибина В также в норме. Нарушение проходимости семявыносящих путей встречается на разных уровнях.
Интратестикулярная обструкция наблюдается в 15% случаев обструктивной азооспермии и чаще является приобретенной (после перенесенного воспаления, травмы), чем врожденной [58]. Блок на уровне яичек нередко сочетается с обструкцией придатков и семявыносящих протоков [58]. Орхит – воспалительное заболевание яичка, характеризующееся лейкоцитарным инфильтратом преимущественно внутри и снаружи семенных канальцев, которое может приводить к тубулярному склерозу и атрофии яичек. Наличие хронического воспаления в семенных канальцах может быть причиной блокировки сперматогенеза [58]. Обструктивные заболевания придатков яичек являются наиболее частой причиной развития обструктивной азооспермии и встречаются в 30-67% случаев [58]. Приобретенная обструкция придатков является вторичной после перенесенных инфекционно-воспалительных заболеваний органов мошонки [133]. Кроме того, острая или хроническая травма также может привести к нарушению проходимости на уровне придатка яичка. Длительная обструкция на этом уровне вызывает дегенеративные процессы эпителия придатка яичка, постепенное уменьшение диаметра и просвета семенных канальцев и увеличение выраженности соединительной ткани между ними [92]. Хирургическое удаление кист придатков яичек так же может приводить к развитию азооспермии из-за эпидидимальной обструкции [58].
Обструкция на уровне придатков яичек так же может развиться вследствие механического блока при синдроме Юнга. Отличительным признаком данного синдрома является сочетание первичной цилиарной дискинезии и врожденной обструкцией на уровне придатков яичек [136]. В 1970г. Юнг описывал следующее: «Недавно я осознал генетическую связь между бронхоэктазами, которые возможно развиваются из-за врожденной кистозной болезни легких, и нарушениями в семявыносящих протоках, присоединяемых к придаткам яичек. С 1 октября 1968 по 1 июня 1970 проведены операции у пятидесяти двух мужчин по поводу азооспермии; двадцать восемь из них имели дефекты легочной ткани; у восемнадцать в анамнезе бронхит с детства, у семи человек были диагностированы бронхоэктазы, у троих были проведены лобэктомии по поводу бронхоэктазов: 54% имели дефекты легочной ткани. Я называю это Бэрри-Перкинса-Юнга синдром» [79]. Несмотря на некоторое сходство синдрома Юнга с проявлениями муковисцидоза и врожденным двухсторонним отсутствием семявыносящих протоков, этот синдром клинически и этиологически отличается от указанных заболеваний. Азооспермия при синдроме Юнга связана с механической блокадой детритом просвета проксимального отдела придатка яичка [58]. При биопсии яичка выявляется картина сохраненного сперматогенеза [136]. Уровни половых и гонадотропных гормонов в пределах нормы. В отличие от пациентов с врожденным отсутствием семявыносящих протоков или пациентов, перенесших вазэктомию, от 60 до 80% из них имеют высокие титры антиспермальных антител, что не наблюдается при синдроме Юнга [79].
Одной из причин врожденной обструкции придатков яичек является мутация гена белка CFTR – специфического трансмембранного регулятора, относящегося к семейству так называемых ABC транспортеров (от ATP-binding cassette). Данное состояние встречается у 1-2% бесплодных мужчин [115]. Ген CFTR локализуется на коротком плече 7-й хромосомы. Этот белок представлен цАМФ, который в свою очередь активирует Cl-канал клеточной мембраны, тем самым обеспечивая транспорт ионов хлора. Ген CFTR экспрессируется в различных тканях (сердце, почки, поджелудочная железа, семявыносящие протоки, легкиеи др.). Белок CFTR обеспечивает секрецию различных жидкостей в организме. Поэтому мутации в гене CFTR обуславливают различные нарушения процесса секреции. Вследствие этого секреты желез становятся вязкими. Результатом затруднения выделения секрета желез является развитие воспалительного процесса в различных органах, что в свою очередь формирует развитие характерной для муковисцидоза клиники. Муковисцидоз – одно из наиболее частых в европейской популяции наследственных заболеваний с аутосомно-рецессивным типом передачи.
У мужчин мутации гена CFTR могут вызывать нарушение развития структур, формирующихся из вольфовых протоков (придатков яичек, семявыносящих протоков, семенных пузырьков), а также могут быть причиной снижения количества и качества мужских гамет [25, 26, 101].
Почти все мужчины с муковисцидозом инфертильны вследствие нарушения проходимости семявыносящих протоков. Нарушение пассажа сперматозоидов обнаруживают в придатке яичка и семявыносящих путях, обструкцию которых отмечают у 95-98% мужчин, страдающих муковисцидозом [26, 101]. В отсутствие клинической картины муковисцидоза у мужчин мутации гена CFTR могут вызывать двухстороннюю и значительно реже - одностороннюю аплазию семявыносящих протоков (синдромы CBAVD - сongenital bilateral absence of the vas deferens и CUAVD - сongenital unilateral absence of the vas deferens, соответственно), расцениваемую как генитальная форма муковисцидоза [25, 26, 101]. При осмотре у больных с муковисцидозом половые органы сформированы правильно, признаков гипогонадизма, недостаточности маскулинизации, гинекомастии не отмечается. В спермограммах отмечается азооспермия, снижение объема эякулята и показателей кислотности эякулята [14].
Характер изменений сперматогенеза в тканях яичка у больных с муковисцидозом в зависимости от возраста является дискутабельным. По одним данным у большинства мужчин с муковисцидозом со временем развивается частичный блок сперматогенеза на допахитенных стадиях вплоть до стадии сперматид [14]. При гистологическом исследовании биоптатов ткани яичек у этой категории больных в ряде случаев выявляются умеренные нарушения в паренхиме яичка, неравномерность диаметра канальцев и их разрывы, уменьшение плотности герминогенного эпителия, утолщения собственной оболочки яичка [58]. Но с другой стороны некоторые авторы подчеркивают отсутствие влияния сроков обструктивного интервала у больных с муковисцидозом на характер сперматогенеза [107].
У 2% мужчин и у 10% мужчин с бесплодием имеется врожденное отсутствие семявыносящих протоков [58]. Данное состояние может быть как изолированной аномалией, так и проявлением системного заболевания муковисцидоза [48]. Врожденное одностороннее отсутствие семявыносящего протока практически не влияет на фертильность и выявляется случайно во время вазэктомии, либо при обследовании пациентов со сниженными параметрами эякулята. Врожденное отсутствие семявыносящих протоков иногда сопровождается крипторхизмом. Причина такого состояния до сих пор не определена.
Морфологическая оценка ткани яичка пациентов с обструктивной азооспермией
Анамнез: Ранее пациенту проводилась PESA, TESA, однако сперматозоидов, пригодных для ВРТ, получено не было. По данным гистологического заключения: очаговая атрофия, гипосперматогенез. Пациент не курит, алкоголь и наркотические средства не употребляет. Травм мошонки, других заболеваний в анамнезе нет. По данным проведенного обследования: рост 172см, вес 72кг, ИМТ 24,34кг/м2. Органы мошонки: яички и придатки нормальных размеров и консистенции, при пальпации безболезненны. При пальпации определяются расширенные вены семенного канатика слева. УЗИ: Предстательная железа - осмотрена трансректально, контуры нечеткие, ровные, объем 25,2 см3. Центральная зона – изменена за счет очагов гиперэхогенности. Транзиторная зона – не изменена. Периферическая зона: изменена за счет очагов гиперэхогенности. Капсула - прослеживается на всем протяжении. Семенные пузырьки – не расширены. Правое яичко 13см3, левое яичко 13см3. Контуры яичек и придатков четкие, ровные, паренхима эхооднородна. Вены семенного канатика – расширены, на высоте пробы Вальсальвы определяется рефлюкс по яичковым венам с обеих сторон.
Данные лабораторной диагностики: ингибин В 75пг/мл, ФСГ 10мЕд/мл, ЛГ 4,8мЕд/мл, тестостерон общий 14,9нмоль/л, прогестерон 1,1нмоль/л, пролактин 150мЕд/л, эстрадиол 122пмоль/л, кортизол 315нмоль/л. В спермограмме неоднократно азооспермия.
Диагноз: Обструктивная азооспермия. Двухстороннее варикоцеле. Хронический простатит. Лечение: Пациенту выполнены MESA, microTESE. Заключение эмбриолога: интраоперационно обнаружены морфологически нормальные подвижные сперматозоиды в количестве достаточном для оплодотворения клеток супруги. После обработки материал криоконсервирован.
Гистологическое заключение: Выраженный гипосперматогенез. Очаговая атрофия герминогенного эпителия. В 80% семенных канальцев отмечается созревание половых клеток только до стадии незрелых сперматид. В 20% канальцев – половые клетки на всех этапах созревания.
Результат ICSI: после криоконсервации и размораживания, оплодотворены клетки супруги, хорошие эмбрионы, успешный перенос, беременность, своевременные роды, ребенок – здоровый мальчик.
Клинический пример №3. Пациент Б., 1964 года рождения. Номер амбулаторной карты 26009/12. Обратился с жалобами на отсутствие беременности у супруги в течение 13 лет. Детей нет.
Анамнез: В анамнезе хронический эпидидимоорхит, хронический простатит. Травм мошонки, других заболеваний в анамнезе нет. Ранее пациенту проводилась PESA, TESA, однако сперматозоидов, пригодных для ВРТ, получено не было. Пациент не курит, редко употребляет алкоголь, наркотические средства не употребляет.
По данным проведенного обследования: рост 174см, вес 92кг, ИМТ 30,39кг/м2. Органы мошонки: яички и придатки нормальных размеров и консистенции, при пальпации безболезненны.
По данным УЗИ: Предстательная железа - осмотрена трансректально, контуры нечеткие, ровные, объем 27,4 см3. Центральная зона – изменена за счет очагов гиперэхогенности. Транзиторная зона – не изменена. Периферическая зона изменена за счет очагов гиперэхогенности. Капсула - прослеживается на всем протяжении. Семенные пузырьки – не расширены. Правое яичко 15,8см3, левое яичко 13,9см3. Контуры яичек четкие, ровные, паренхима эхооднородна, водянка оболочек яичка не определяется. Контуры придатков яичек четкие, неровные, неутолщены, паренхима эхонеоднородна. Вены семенного канатика – не расширены, на высоте пробы Вальсальвы рефлюкс по яичковым венам не определяется.
Данные лабораторной диагностики: ФСГ 7,2мЕд/мл, ЛГ 2,4мЕд/мл, тестостерон общий 15,5нмоль/л, прогестерон 0,3нмоль/л, пролактин 81мЕд/л, эстрадиол 218пмоль/л, кортизол 315нмоль/л. В спермограмме неоднократно азооспермия. Диагноз: Обструктивная азооспермия. Хронический эпидидимоорхит. Хронический простатит.
Лечение: Пациенту выполнена MESA, microTESE. Заключение эмбриолога: пригодных для ВРТсперматозоидов нет. Гистологическое заключение: Выраженный гипосперматогенез. Очаговая атрофия герминогенного эпителия. Пациенту рекомендовано использование донорской спермы в программе ВРТ. Таким образом, в исследовании проводилась сравнительная оценка клинико-лабораторных показателей и результатов лечения между группами. Так, средний возраст, объем яичек, объем и рН эякулята, уровень гонадотропных гормонов статистически не различались между группами. Тем не менее нами были выявлены некоторые особенности. Так, пациенты с приобретенной обструктивной азооспермией не инфекционно-воспалительной этиологии отличаются более высокими значениями уровня ингибина В и общего тестостерона. У пациентов с мутациями гена CFTR уровень ингибина В был достоверно ниже других групп (р 0,05).
Полученные результаты клинического исследования демонстрируют влияние этиологии обструктивной азооспермией на результаты лечения данной категории пациентов. Так, наиболее выраженные изменения состояния ткани яичек наблюдаются у пациентов после перенесенного эпидидимоорхита. Это выражается более низкими результатами эффективности биопсии яичек и гистологической картиной биоптата. При наличии двухстороннего эпидидимоорхита у пациентов с обструктивной азооспермией в качестве стартового метода изъятия сперматозоидов рекомендуется «открытая» микрохирургическая биопсия яичка. Данный подход увеличивает вероятность нахождения пригодных для ICSI сперматозоидов (78,57% против 58,62%, p 0,05).
Состояние сперматогенеза при обструкции проксимальной части семявыносящего протока
На сегодняшний день вопрос бесплодного брака является значимой медико-социальной проблемой, что обуславливает внимание многих исследователей к состоянию репродуктивного здоровья [7, 12, 16]. Обструктивная азооспермия определяется как полное отсутствие сперматозоидов в эякуляте вследствие нарушения проходимости семявыносящих путей. Так, обструкция может встречаться на уровне придатков яичек, семявыносящих и эякуляторных протоков, реже имеет место интратестикулярная обструкция. Основными причинами развития обструктивной азооспермии являются инфекционно-воспалительные заболевания, травмы и ятрогенные повреждения органов мошонки, мутации гена CFTR, кисты придатков яичек и предстательной железы, вазорезекция и др. В данной работе мы изучали проблему обструктивной азооспермии, изучили влияние различных факторов на морфологическое и функциональное состояние ткани яичка при обструкции семявыносящих путей.
Появление вспомогательных репродуктивных технологий стало настоящим прорывом в лечении пациентов с азооспермией. С другой стороны, это послужило поводом для проведения многочисленных исследований в виду того, что эффективность лечения оказалась ниже ожидаемой. Изучив литературные данные, мы пришли к выводу, что на протяжении последнего десятилетия многие авторы активно изучают этиологию, патогенез и методы лечения азооспермии. Однако среди опубликованных работ имеется ряд противоречий, что в свою очередь не позволяет однозначно стандартизировать подход к лечению данной категории пациентов.
Сегодня для лечения пациентов с обструктивной азооспермией применяются различные хирургические методы лечения. Восстановление проходимости семявыносящих путей дает пациентам шанс наступления естественной беременности. Эффективность реконструктивных операций, как в плане получения сперматозоидов в эякуляте, так и по частоте наступления естественной беременности, различна. Отрицательные результаты хирургического восстановления проходимости семявыносящих путей требуют применения у данной категории пациентов ВРТ. Сегодня для получения сперматозоидов из яичка и придатка при обструктивной азооспермии используются различные пункционные и «открытые» методы.
Анализируя литературные данные и опираясь на собственный опыт, мы обнаружили определенные проблемы, связанные с тактикой введения пациентов с обструктивной азооспермией. В качестве стартового метода получения спематозоидов из яичка при обструктивной азооспермии в основном используется пункционная биопсия. Однако, пункционные методы изъятия сперматозоидов в прогностическом плане менее эффективные, чем открытые, особенно в случаях очагового сперматогенеза. Кроме того, не всегда качество сперматозоидов, полученных пункционным методом при обструктивной азооспермии, являются пригодным для ICSI. В случае отрицательного результата при пункционной биопсии пациентам проводится либо повторная пункция через месяц, либо выполняется «открытая» биопсия. Повторная инвазия и анестезия отягощают лечение пациентов.
В случае отсутствия сперматозоидов в пунктате возникает необходимость перехода на «открытые» методы биопсии. Зачастую условия выполнения пункционной биопсии не всегда позволяют выполнить переход на «открытые» методы, поскольку основной метод процедуры выполняется в манипуляционных, которые не имеют возможности для открытой хирургии. Соответственно для очередной операции требуется время для восстановления структуры тканей яичка после пункции, а так же необходима повторная анестезия. Эти факторы еще больше отягощают лечение пациентов. Для преодоления подобных проблем требуются определенные прогностические факторы, которые помогли бы выбрать в каждой клинической ситуации соответствующий метод биопсии яичка. К сожалению, до сих пор в доступной литературе нет алгоритма выбора метода биопсии в зависимости от прогностических факторов.
В настоящее время тактика ведения пациентов с обструктивной азооспермией с учетом эффективности и экономической целесообразности не стандартизирована. Проведенные исследования демонстрируют необходимость выполнения реконструктивных операций у этой группы пациентов. В литературе нет четких рекомендаций и критериев отбора пациентов для выполнения реконструкции семявыносящих протоков. На наш взгляд на выбор тактики лечения могут влиять различные факторы.
Вместе с тем, неясным оставался вопрос о распространенности азооспермии в структуре бесплодия у мужчин. Так по данным Американской Урологической Ассоциации на 2010г. азооспермия имеет место у 15% бесплодных пациентов. В то же время Европейская Ассоциация Урологов сообщает о 15-20% случаев обструктивной азооспермии из числа всех случаев азооспермии [58]. Проведя собственное исследование с включением 4391 пациентов с бесплодием, нами было выявлено, что лишь у 9,2% из них имела место азооспермия и у 3,51% -обструктивная ее форма. Вместе с тем в структуре азооспермии на долю обструктивной пришлось 38,27%.
В виду того, что обструктивная азооспермия имеет различные этиологию, патогенез и разные уровни обструкции семявыносящих путей, определенный интерес представляли клинически значимые различия среди таких пациентов в зависимости от характера течения данного заболевания и прочих факторов. В литературных источниках вопрос сохранности сперматогенеза в тканях яичка при обструкции семявыносящих путей излагается весьма противоречиво. По данным одних публикаций обструктивная азооспермия характеризуется сохранным сперматогенезом [15, 19]. Гипотетически в этом случае эффективность пункционной биопсии могла бы стремиться к 100%. В то же время по разным данным эффективность пункционных методов при обструктивной азооспермии составляет от 70 до 97,9% [66,84, 96]. В свою очередь данный факт инициирует изучение особенностей патогенеза при обструкции семявыносящих путей [61, 68, 73, 127]. Анализ литературный данных показал, что в большинстве зарубежных работ изучалось влияние экспериментальной вазэктомии на состояние тканей яичка. В то же время обструкция других уровней семявыносящих путей оставалась неосвященной.